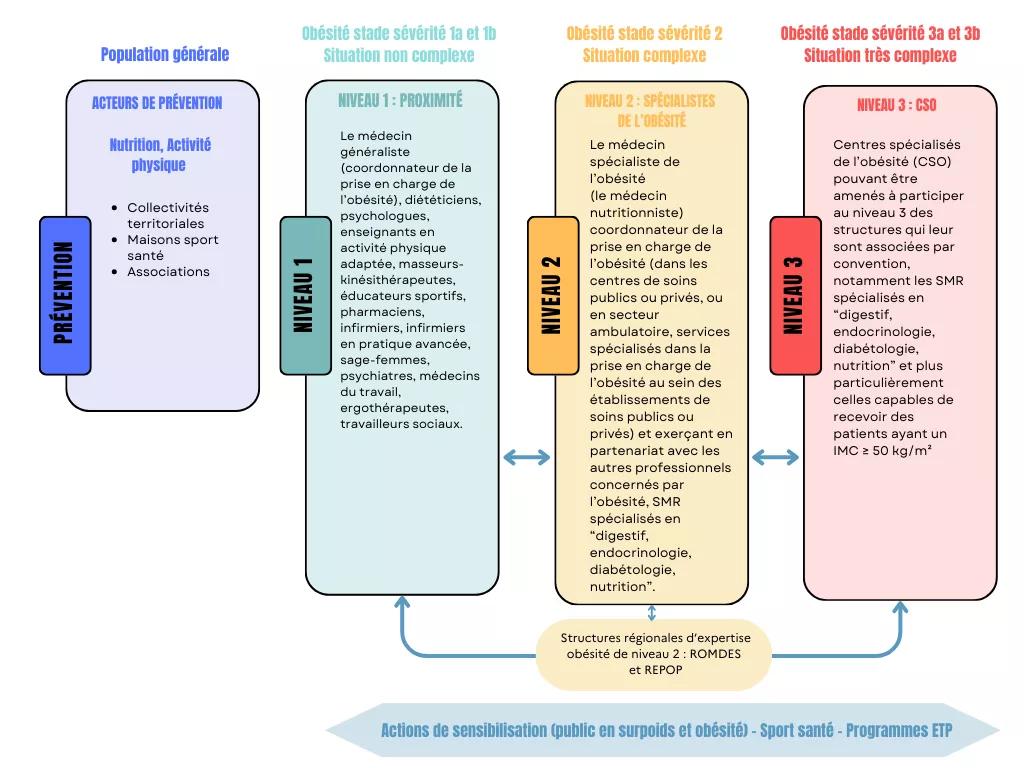
En application de l’instruction du 20 septembre 2023 relative à l’organisation de filières dédiées à la prise en charge de l’obésité et au cahier des charges des CSO, la structuration de la filière obésité répond au principe de gradation des soins en trois niveaux de recours selon la complexité et sévérité de l’obésité et sur 3 composantes : médicale adulte, pédiatrique et chirurgicale.
Les 3 niveaux de prise en charge de l'obésité :

Les acteurs mobilisés en région
Les centres spécialisés de l'obésité (CSO) d'Île-de-France :
Les (CSO) correspondent au niveau 3 de recours pour la prise en charge pluridisciplinaire de l’obésité sévère et/ou complexes. Selon leur seconde mission, ils sont par ailleurs chargés de l’organisation, l’animation et la structuration de la filière de soins sur leur territoire d’intervention aux côtés de l’ARS. L’objectif est de rendre l’offre de soins plus lisible pour les patients et les professionnels de santé ainsi que d’améliorer la coordination entre les différents acteurs du système de santé.
En Île-de-France, à la faveur du plan obésité 2010-2013, 4 CSO avaient été labélisés en 2012. En 2024, la mise en œuvre de l’instruction du 20 septembre 2023 apportant, à travers un cahier des charges révisé, des précisions quant aux missions des CSO, a conduit à une restructuration des 4 CSO qui désormais portent 4 filières territoriales :
La filière Île-de-France Nord
Coordonnée et animée par le CSO Île-de-France Nord dont les établissements constitutifs sont les suivants : Hôpital Louis Mourier, Hôpital Bichat Claude Bernard, Hôpital Avicenne, Hôpital Jean-Verdier, Hôpital Robert Debré. L’hôpital Louis Mourier est désigné comme établissement en charge de la gouvernance de l’équipe CSO. Le territoire géographique de la filière Nord comprend les territoires des dispositifs d’appui à la coordination (DAC) suivants : Paris M2A Nord-Ouest, Paris M2A Nord-Est, 92 Nord, 93 Nord, 93 Sud, 95 Est, 95 Sud et 77 Nord.
La filière Île-de-France Est
Coordonnée par le CSO Île-de-France Est dont les établissements constitutifs sont les suivants : Hôpital Pitié-Salpêtrière, Centre Hospitalier Intercommunal de Créteil, Hôpital Armand-Trousseau. L’hôpital Pitié-Salpêtrière est désigné comme établissement en charge de la gouvernance de l’équipe CSO. Le territoire géographique de la filière Est comprend les territoires de DAC suivants : Paris M2A Centre, Paris M2A Est, Paris NEXUMEA, 94 Est, 94 Ouest, 77 Sud.
La filière Île-de-France Ouest
Coordonnée et animée par le CSO Île-de-France Ouest dont les établissements constitutifs sont les suivants : Hôpital Européen Georges-Pompidou, Hôpital Ambroise Paré, Centre Hospitalier Intercommunal de Poissy-Saint-Germain-en-Laye, Hôpital François Quesnay, Hôpital Necker-Enfants malades, Hôpital Cochin-Port Royal (maison de Solenn). L’hôpital Européen Georges-Pompidou est désigné comme établissement en charge de la gouvernance de l’équipe CSO. Le territoire géographique de la filière Ouest comprend les territoires de DAC suivants : Paris M2A Ouest, 92 Centre, 78 Nord, 78 Sud et 95 Ouest.
La filière Île-de-France Sud
Coordonnée et animée par le CSO Île-de-France Sud dont les établissements constitutifs sont les suivants : Hôpital Antoine Béclère, Hôpital Bicêtre. L’hôpital Antoine Béclère est désigné comme établissement en charge de la gouvernance de l’équipe CSO. Le territoire géographique de la filière Sud comprend les territoires de DAC suivants : 92 Sud, 91 Nord, 91 Sud.
Chacun des CSO d'Île-de-France propose une offre médicale adulte, pédiatrique et chirurgicale.
Cartographie de la répartition géographique des établissements des CSO + leur territoire d’intervention (pdf, 1.52 Mo)
Les établissement de soins médicaux et de réadaptation (SMR)
La réforme des Soins de Suite ou de Réadaptation (SSR), désormais SMR introduit un nouveau niveau de gradation des soins : les Activités d’Expertise (AE) dont l’une est dédiée à la prise en charge de l’obésité complexe.
Ces SMR experts doivent assurer la prise en charge des patients en situation d’obésité complexe ou très complexe (IMC supérieur ou égal à 40, ou IMC supérieur ou égal à 35 avec au moins une complication ou comorbidité, ou IMC supérieur ou égal à 30 et au moins deux complications ou comorbidités) afin de prévenir / restaurer la perte d’autonomie liée à la sévérité de l’obésité, et de ses complications.
L’activité d’expertise est en général portée par des unités rattachées à des SMR mention « système digestif, endocrinologie, diabétologie, nutrition » et correspond à un niveau 3 de recours dans le champ de l’obésité.
Les SMR faisant l’objet d’une reconnaissance avec une activité d’expertise Obésité en l’Île de France sont les suivants :
- Hôpital Cognacq-Jay, Paris 15ie (75)
- Hôpital universitaire René Muret, Sevran (93)
- Centre hospitalier Manhès, Fleury-Mérogis (91)
- Institut médical d’Ennery - SMR Val d’Oise, Ennery (95).
Par ailleurs, 2 SMR situés en dehors de la région mais rattachés à l’APHP constituent des établissements de référence pour la prise en charge de l’obésité complexe et peuvent accueillir des patients franciliens :
- L’hôpital Maritime de Berck
- L’hôpital Marin d’Hendaye
Les centres de référence maladies rares
4 centres de référence maladies rares prennent en charge les patients avec un syndrome de Prader-Willi et autres syndromes avec troubles du comportement alimentaire (TCA) : hôpital de la Pitié-Salpêtrière et Hôpital Marin d’Hendaye pour les adultes, hôpitaux Trousseau et Necker-Enfants Malades pour les enfants. Robert-Debré est un centre de compétence (enfants).
Les structures régionales d’expertise obésité de niveau 2
Les 2 associations de santé Romdes (Réseau Obésité Multidisciplinaire des Départements franciliens) et Repop Idf (Réseau pour la prise en charge et la prévention de l’obésité pédiatrique) sont des acteurs clé dans la coordination et l’organisation d’une prise en charge multi professionnelle de l’obésité au sein des territoires et en proximité. Leur population cible diffère puisque l’un, Romdes, est dédié à l’obésité adulte tandis que l’autre, Repop IdF, est dédié à l’enfant et l’adolescent.
Tous les deux déploient une offre d’éducation thérapeutique adaptée à leur public cible en proximité des lieux de vie des patients et proposent une formation des professionnels de santé de 1er recours au dépistage et à la prise en charge de l’obésité. Ils déploient également des actions de sensibilisation des acteurs médico-sociaux.
De surcroît, le Repop IdF propose aux enfants et adolescents un parcours de prise en charge de proximité de niveau 2, multidisciplinaire et médicoéducatif de deux ans. Ce parcours fait intervenir les professionnels de santé de ville (médecins, diététiciens et psychologues) ainsi que de besoin les hospitaliers et les institutionnels (médecins et infirmières scolaires, médecins des PMI et des crèches…) en lien avec l’équipe de coordination du réseau.
L’article 51 a introduit un dispositif innovant permettant d’expérimenter de nouvelles organisations en santé reposant sur des modes de financements inédits. S’agissant de l’obésité, trois dispositifs ont été mis en place en Ile de France.
Le dispositif « Mission : retrouve ton cap »
Le parcours proposé par « Mission : retrouve ton cap » est une des premières expérimentations au titre de l’article 51 de la loi de financement de la sécurité sociale pour 2018 entrée dans le droit commun le 31 janvier 2022.
Ce parcours permet aux enfants de 3 à 12 ans à risque d’obésité ou en obésité non complexe, de bénéficier, sur prescription médicale, d’une prise en charge précoce pluridisciplinaire englobant les aspects diététiques, psychologiques et d’activité physique, le tout étant remboursée à 100 % par l’Assurance Maladie sans avance de frais par la famille ni dépassement d’honoraire. Prescrit par le médecin traitant habituel de l’enfant, ce parcours médicoéducatif de deux années, est ensuite mis en œuvre dans des structures d’exercice collectif référencées auprès de l’assurance maladie.
En Île de France, 40 structures (22 centres de santé, 17 maisons de santé pluriprofessionnelle et 1 association) étaient référencées à la mi-novembre.
Le parcours expérimental OBEPEDIA
L’expérimentation nationale OBEPEDIA, autorisée par l’arrêté du 20 novembre 2019 propose aux enfants et adolescents âgés de 3 à 18 ans en situation d’obésité sévère et/ou complexe un parcours de prise en charge de deux années à domicile et/ou en proximité immédiate, qui implique un CSO et une équipe de proximité territoriale de ville, en lien avec les acteurs sociaux et médico-sociaux concernés, notamment l’école, les collectivités territoriales.
Le parcours OBEPEDIA débute par un bilan éducatif initial réalisé par l'équipe pédiatrique du CSO. Ce bilan est ensuite partagé avec les professionnels de santé de proximité, les équipes éducatives et les médecins traitants. Le projet personnalisé de soins est mis en œuvre par une équipe de professionnels de santé libéraux de proximité.
En Île-de-France, deux CSO pédiatriques ont participé à l'expérimentation : les hôpitaux Robert-Debré et Armand-Trousseau.
Le parcours expérimental GPS’Obésité
GPS’Obésité (Gestion du parcours de santé dans l’obésité) est une expérimentation autorisée par l’arrêté du 1er mars 2021. Ce projet est déployé dans trois régions : Centre-Val de Loire, Hauts-de-France et Île-de-France. En Île-de-France, il est porté par l’association de santé Romdes.
Le dispositif GPS’O propose aux adultes en situation de surpoids ou d’obésité non complexe, un parcours pluridisciplinaire de deux ans, comprenant les aspects médicaux, diététiques, psychologiques et d'activité physique. La mise en œuvre de ce parcours s’appuie sur des équipes pluriprofessionnelles de proximité (au sein de Maisons de santé pluriprofessionnelles et de centres de santé) recrutées et formées par les équipes porteuses du projet.
La mise en œuvre de la réforme des autorisations de chirurgie bariatrique, conformément aux décrets et à l’arrêté du 29 décembre 2022, participe pleinement à l’organisation et la structuration de la filière obésité. Elle vise à conditionner la pratique de la chirurgie bariatrique à l’atteinte d’un seuil d’activité (50 actes par an et par site géographique) et à la capacité des établissements à répondre à des exigences en matière de sécurité et qualité des soins. Au-delà des services de chirurgie CSO de niveau 3 de recours, elle permet d’identifier les établissements MCO de niveau 2 pour la chirurgie bariatrique.
Le parcours de prise en charge médico-chirurgical pluridisciplinaire et personnalisé, conformément aux dernières recommandations de la HAS, est au cœur de la pratique de la chirurgie bariatrique. Cela implique notamment de s’assurer de la pertinence de l’indication de l’acte chirurgical en conditionnant la chirurgie bariatrique pour chaque patient à l’avis d’une concertation pluridisciplinaire, cela à l’issue d’un parcours pré-opératoire pluridisciplinaire et pluriprofessionnel bien conduit. Cela suppose également de garantir un suivi post-opératoire à court, moyen et long terme.
En Île-de-France, 52 établissements sont autorisés pour la chirurgie avec la mention chirurgie bariatrique, dont 10 établissements CSO.