Le 14 août 2024, l’Organisation mondiale de la Santé a annoncé que la recrudescence du variant Mpox Clade I sur le continent africain constitue une urgence de santé publique de portée internationale (USPPI).
Le Mpox est une maladie due à un virus qui circule habituellement en Afrique centrale et de l’Ouest et, depuis mai 2022, dans différents pays du monde et notamment en Europe. Il peut être transmis par des rongeurs ou plus rarement par des primates et se transmet aussi entre personnes, en particulier la famille et les proches. Le virus est apparenté à la variole mais le Mpox est moins grave. Les personnes immunodéprimées, les personnes vivant avec le VIH, les femmes enceintes et les jeunes enfants seraient plus à risque de développer une forme grave de la maladie.
Il existe plusieurs souches du virus. Le clade II est responsable de l'épidémie mondiale de 2022 qui avait également touché la France. Le clade I circule historiquement en Afrique Centrale.
sommaire dossier MPOX
Comment se transmet le virus Mpox ?
Le Mpox peut se transmettre de l’animal à l’homme mais aussi d’un être humain à un autre.
La transmission entre humain (via un contact avec une personne infectée) peut se produire lors :
- un contact étroit et direct avec cette personne via les lésions cutanées (plaies, croûtes), les fluides corporels (sang, salive, sperme), ou les muqueuses (bouche, anus, orifices naturels produisant du mucus)
- un contact prolongé (à moins de 2 mètres pendant 3 heures) au travers de sécrétions respiratoires (postillons et micro gouttelettes projetés dans l’air lors d’un échange avec une personne)
- un contact avec des objets ou du linge contaminés par la personne
Il existerait aussi un risque possible de transmission de l'homme à l'animal.
La période de contagiosité commence dès l'apparition des premiers symptômes.
Les symptômes peuvent apparaître après une période d’incubation de 5 à 21 jours (le plus souvent 6 à 13 jours). Une personne malade peut contaminer dès l’apparition des symptômes et jusqu’à la cicatrisation des lésions.
Quels sont les symptômes lors d’une infection à Mpox ?
L’infection par le Mpox peut provoquer une éruption vésiculeuse, faite de vésicules remplies de liquide qui évoluent vers le dessèchement, la formation de croûtes puis la cicatrisation.
Des démangeaisons peuvent survenir. Les vésicules se concentrent plutôt sur le visage, dans la zone ano-génitale, les paumes des mains et plantes des pieds. Elles peuvent être présentes également sur le tronc et les membres. Les muqueuses sont également concernées, dans la bouche et la région génitale.
Cette éruption peut s’accompagner de fièvre, de maux de tête, des courbatures et d’asthénie. Les ganglions lymphatiques peuvent être enflés et douloureux, sous la mâchoire, au niveau du cou ou au pli de l’aine.
Des maux de gorge sont également signalés.
La guérison se fait en 2 à 4 semaines, avec la formation de croûtes qui disparaîtront ensuite.
⚡ Complications possibles du virus Mpox
L’infection guérit en général spontanément mais des complications ou formes graves peuvent apparaître chez certaines personnes. Le Mpox peut occasionner :
- une éruption majeure (plus de 100 vésicules) pouvant parfois générer des surinfections, infections généralisées ou infection virale disséminée
- des problèmes digestifs ou ORL (avec compressions locales),
- un atteinte des yeux (atteinte cornéenne),
- des complications neurologiques (signes encéphalitiques),
- des formes graves au niveau pulmonaire (pneumopathie).
Il faut savoir que les cas graves se produisent plus fréquemment chez les enfants, les femmes enceintes et les personnes immunodéprimées. Son taux de létalité (mortalité) reste globalement très bas.
Qu’est-ce qu’une personne-contact à risque ?
- Toute personne ayant eu un contact physique direct non protégé sans notion de durée (Cf. infra mesures de protection efficaces*) avec la peau lésée ou les fluides biologiques d’un cas probable ou confirmé symptomatique, quelles que soient les circonstances y compris rapport sexuel, actes de soin médical ou paramédical, ou un contact physique indirect par le partage d’ustensiles de toilette, ou le contact avec des textiles (vêtements, linge de bain, literie) ou de la vaisselle sale utilisés par le cas probable ou confirmé symptomatique.
- Toute personne ayant eu un contact non protégé (Cf. infra mesures de protection efficaces*) à moins de 2 mètres pendant 3 heures avec un cas probable ou confirmé symptomatique (ex. ami proche ou intime, partenaire sexuel habituel même en l’absence de rapports sexuels, personnes partageant le même lieu de vie sans lien intime, voisin pour un transport de longue durée, personnes partageant le même bureau, acte de soin ou d’hygiène, même classe scolaire, salle de TD universitaire, club de sport pour les sports de contacts, salles de sports, ...).
*Les mesures de protection efficaces vis-à-vis du contact physique direct sont le port de gants étanches (latex, nitrile, caoutchouc), et vis-à-vis du contact respiratoire sont les masques chirurgicaux et FFP2, et les hygiaphones.
Le Mpox n’est pas connue comme une maladie à transmission sexuelle en soi. Mais les contacts sexuels avec une personne porteuse du virus sont propices à la transmission du virus. Il est important de s’abstenir de contact sexuel, et plus généralement de contact cutané prolongé, lorsqu’on a des signes de Mpox.
🌡️ Diagnostic et dépistage de la maladie
Le médecin qui examine la personne va éliminer d’autres maladies à éruption cutanée comme la varicelle, le syndrome pieds-mains-bouche, un zona, la rougeole, les infections bactériennes cutanées, la gale, la syphilis et les réactions cutanées des allergies.
La confirmation diagnostique de Mpox peut nécessiter une analyse biologique par l’identification du virus notamment par test PCR.
Le prélèvement de préférence est le prélèvement cutané (biopsie ou écouvillon en frottant plusieurs vésicules) et/ou bien nasopharyngé si la personne à une poussée éruptive dans la bouche ou la gorge.
Les personnes avec des symptômes évocateurs d’une infection à Mpox doivent consulter leur médecin traitant ou, en cas de difficulté, peuvent appeler le SAMU-Centre 15 pour être orientées.
Les professionnels de santé de ville qui reçoivent des patients présentant des symptômes évocateurs d’une infection au virus Mpox peuvent être appuyés dans la prise en charge de leurs patients. Voir notre article consacré aux professionnels de santé.
Une fois le diagnostic posé, le Mpox est une maladie à déclaration obligatoire auprès de l’ARS, ce qui permet de suivre l'évolution du nombre de cas.
Les cas confirmés et probables peuvent ensuite être interrogés par la cellule régionale de Santé publique France et de l’ARS afin de documenter l’évolution épidémiologique et de suivre les situations les plus à risque. Une démarche de prévention autour des cas par le cas lui-même est engagée afin de sensibiliser les contacts à l'intérêt de la surveillance et de la vaccination post-exposition.
📍 Les lieux de dépistage de Mpox en Île-de-France
En Île-de-France, les laboratoires et établissements de soins sont susceptibles de réaliser les prélèvements afin qu'ils soient ensuite analysés par un laboratoire compétent et habilité à effectuer l’examen biologique détectant le virus Mpox. Il est conseillé de contacter les laboratoires avant pour s’assurer de leur capacité à prélever (ou être adressé vers un autre site préleveur).
Il est également possible de se rendre dans un Cegidd (centre gratuit d’information, de dépistage et de diagnostic) pour se faire dépister. Retrouvez ici la liste et les coordonnées des Cegidd en Île-de-France.
En attendant de réaliser le test et de connaître les résultats, les personnes testées doivent veiller à s'isoler.
Que faire si j’ai contracté le Mpox : mesures et conduites à appliquer
Les personnes positives au Mpox ou potentiellement exposées (cas suspects ou probables) doivent appliquer les recommandations suivantes
Mesures en matière d’isolement
Maintenez un isolement à domicile et limitez vos interactions sociales aux activités de plein air sans partage d’équipement pour une durée de 3 semaines à partir de la date de début des signes
Cet isolement, après avis médical, peut être levé au bout de 14 jours en cas de guérison (cicatrisation de toutes les vésicules avec chute des croûtes).
Un arrêt de travail ou une autorisation de télétravail à temps plein pourra vous être délivrée par votre médecin traitant.
Durant votre isolement, vous devrez porter un masque chirurgical et ne pas avoir de contact physique avec d’autres personnes notamment en maintenant un isolement des autres personnes au sein du domicile.
Veillez à vous assurer de l'aération régulière de la pièce où séjourne la personne infectée.
Il convient d’éviter de partager des objets ou les sanitaires avec d’autres personnes. Durant l’isolement, il faudra veiller au nettoyage régulier et à la désinfection systématique des objets et espaces après chaque contact avec la personne infectée (eau de javel).
Le Haut conseil de santé publique (HCSP) recommande dans son avis du 9 juin que les personnes contacts à risque de forme grave ne restent pas dans le même domicile lors de l’isolement.
Mesures barrières
- Recouvrir si possible d’un pansement ou d’un linge les lésions cutanées en fonction de leur localisation.
- Porter un masque chirurgical en cas de présence d’un tiers à domicile et en cas de sortie du domicile jugée indispensable.
En matière de sexualité
- S'abstenir de rapports sexuels jusqu’à 21 jours après le début des symptômes, et si besoin au-delà jusqu’à cicatrisation complète des lésions. Il est également recommandé, d’utiliser un préservatif lors des rapports sexuels de tous types jusqu’à 8 semaines après la fin de la guérison complète;
- Ne pas partager de sex-toys;
- On ne sait pas combien de temps le virus persiste dans le sperme et les sécrétions génitales, ni si ces liquides biologiques peuvent transmettre la maladie ; par ailleurs, la guérison des atteintes muqueuses, notamment oro-pharyngées et rectales, n’est pas facile à affirmer, contrairement aux atteintes cutanées. En conséquence et par précaution, le Haut Conseil de la santé publique recommande d’utiliser un préservatif lors des rapports sexuels de tous types jusqu’à 8 semaines après la fin de la période de contagiosité.
Mesures pour le nettoyage de votre lieu de vie et de vos objets
- Les déchets tels que les croûtes des vésicules doivent être conservés dans des sacs-poubelles dédiés.
- Réalisez l'aspiration des poussières et le lavage régulier des sols et des surfaces,
- Lavez le linge en contact avec le corps de la personne infectée si possible à 60°C pendant 30 minutes avec une lessive habituelle.
- En fin d'isolement : un nettoyage soigneux du domicile comportant les surfaces, la literie, les vêtements et la vaisselle doit être réalisé.
Mesures de contact warning / alertez vos proches
Dès l’annonce de votre diagnostic, veillez à informer les personnes avec lesquelles vous avez été en contact depuis le début de vos symptômes pour les sensibiliser et les informer. Vous pouvez également les prévenir qu’elles seront contactées par l’ARS prochainement.
La limitation de la propagation du virus repose sur la responsabilité de chacun.
N’hésitez pas à reconsulter si besoin
Pour les personnes les plus à risque de forme grave (personnes immunodéprimées, femmes enceintes, jeunes enfants), une surveillance renforcée doit être mise en place afin de limiter l’apparition de toute aggravation.
Il est recommandé que votre animal n'entre pas en contact avec vous pendant tout l'isolement. Il faudra veiller à ne pas le laisser accéder à la pièce dans laquelle vous êtes isolé.
Durant l’isolement, il est préférable que les autres membres du foyer non symptomatiques s’occupent de l’animal.
Si vous vivez seul avec votre animal de compagnie, il est recommandé durant votre isolement de :
- De limiter au maximum les contacts directs rapprochés avec cet animal.
- Avant chaque contact avec votre animal, veillez à vous nettoyer et vous désinfecter les mains, puis portez des gants à usage unique. Il est aussi conseillé de se protéger (pansements) les lésions cutanées et de porter un masque chirurgical à proximité de l’animal.
- Pour les petits mammifères (rongeurs, lagomorphes), il est recommandé de :
- les maintenir dans leur cage durant toute la période d’isolement
- désinfecter régulièrement leur cage à l’eau de Javel en portant des gants et un masque chirurgical
- en cas de décès de votre animal : faire apporter le corps de votre animal chez un vétérinaire par un tiers (ne pas éliminer dans les ordures ménagères)
En cas d’apparition de symptômes chez votre animal de compagnie, il est recommandé de contacter son vétérinaire en précisant que l’animal a été en contact avec une personne atteinte (ou a été récemment) de la variole du singe dans le foyer. L’information préalable du vétérinaire permettra à ce dernier d’accueillir l’animal dans des conditions adaptées.
Traitements et vaccination contre le Mpox
Une fois le diagnostic posé, en général seul un traitement symptomatique est nécessaire (stopper la fièvre, calmer les démangeaisons).
En cas de Mpox, il est déconseillé de se gratter les lésions afin de ne pas se réinoculer le virus. Pour limiter les risques, il est conseillé de les couvrir. L’utilisation des anti-inflammatoires est contre-indiquée et pourrait aggraver les lésions cutanée.
Dans de rares cas, un traitement antiviral ou par des immunoglobulines est mis en place selon la situation par les professionnels de santé auprès des personnes infectées par le Mpox.
En savoir + sur les traitements possibles
💉 Vaccination contre le Mpox
Une vaccination avec un vaccin de 3e génération peut être proposée aux personnes identifiées comme contacts à risque, ainsi qu’aux professionnels de santé exposés au risque sans mesure de protection individuelle.
Suite à l’avis de la Haute autorité de santé du 2 septembre 2024, une vaccination préventive peut être proposée aux groupes de personnes les plus exposés au virus, soit :
- Les hommes ayant des relations sexuelles avec des hommes (HSH) et les personnes trans rapportant des partenaires sexuels multiples ;
- Les travailleurs et travailleuses du sexe, et les personnes en situation de prostitution ;
- Les professionnels des lieux de rencontre sexuelle, quel que soit le statut de ces lieux ;
- Les partenaires ou les personnes partageant le même lieu de vie que les personnes mentionnées ci-dessus.
La HAS se prononce également en faveur de l’administration d’une dose de rappel chez les personnes ayant reçu une primo-vaccination en 2022.
Plusieurs lieux sont identifiés en Île-de-France et peuvent réaliser cette vaccination.
La vaccination proposée dans ces lieux est gratuite. Elle nécessite de prendre rendez-vous en amont.
Les vaccins mis à disposition pour ces personnes en Île-de-France sont actuellement IMVANEX® et JYNNEOS® (depuis le 11 août 2022).
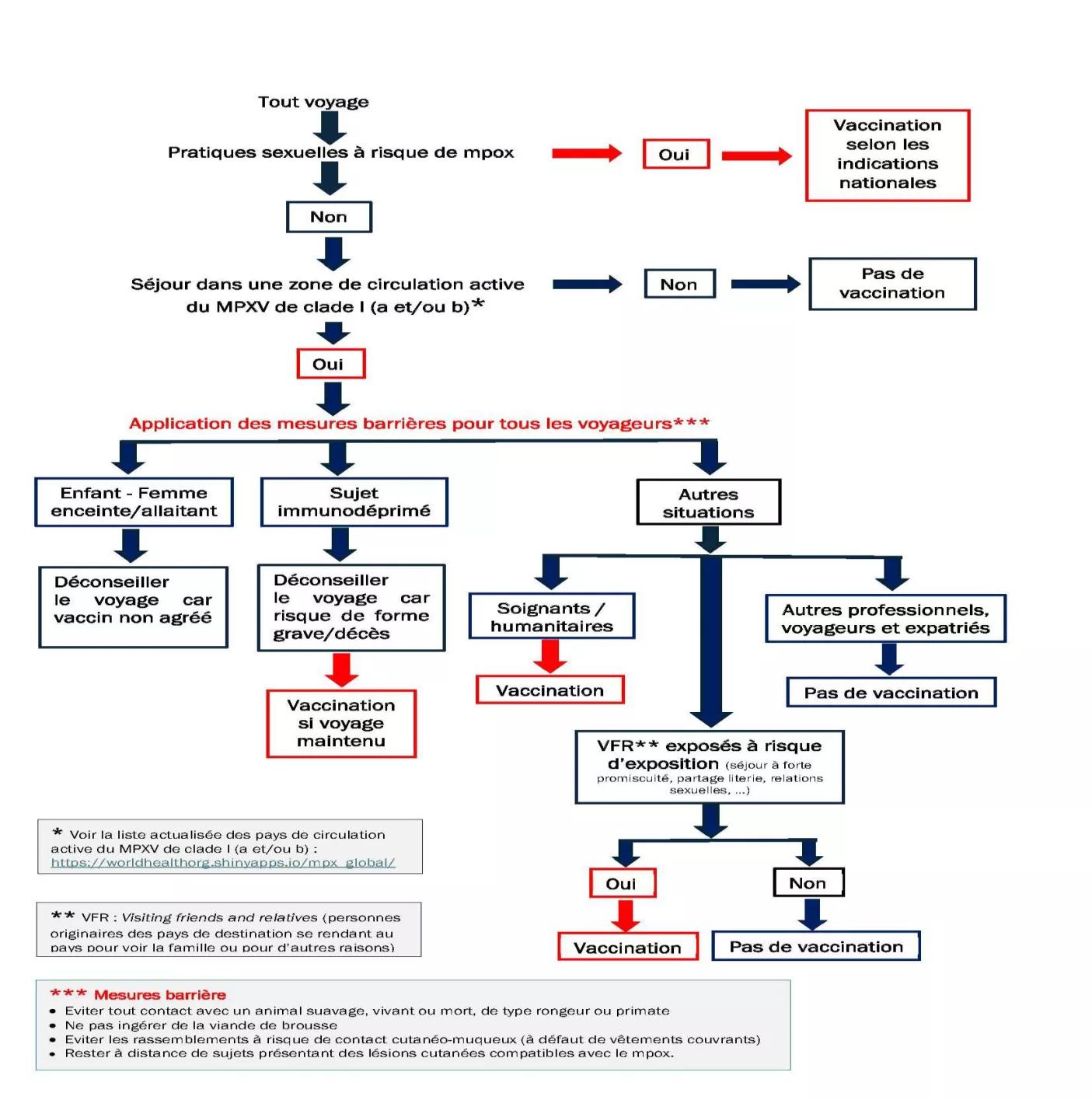
Recommandations pour les voyageurs
Depuis le 10 septembre 2024, le Haut conseil de la Santé publique recommande aussi d'élargir les recommandations vaccinales aux voyageurs se rendant dans une zone de circulation active du Mpox, notamment :
- Les soignants et professionnels humanitaires exposés à un risque ;
- Les personnes originaires des pays concernés, rentrant au pays pour rendre visite à la famille ou pour d’autres raisons, et exposées à un risque (séjour à forte promiscuité, partage de literie, etc.) ;
- Les personnes immunodéprimées.

Vaccination post-exposition
La HAS préconise également que les personnes ayant eu un contact à risque, ainsi que les personnes immunodéprimées ayant eu un contact étroit avec une personne-contact à risque, soient éligibles à la vaccination. Pour rappel, cette vaccination réactive doit idéalement être administrée dans les 4 jours suivant le premier contact à risque pour avoir une efficacité optimale, et au plus tard dans les 14 jours.
Vous avez des questions sur les symptômes que vous rencontrez, vous souhaitez être informé sur les traitements mis en place, la vaccination proposée ?
Vous souhaitez avoir des renseignements sur la conduite à tenir lorsqu'on est positif ou après avoir été en contact avec une personne infectée ?
Contactez la ligne dédiée Mpox Info service
0801 90 80 69
(appel gratuit depuis un poste fixe en France, de 8h à 23h 7j/7)